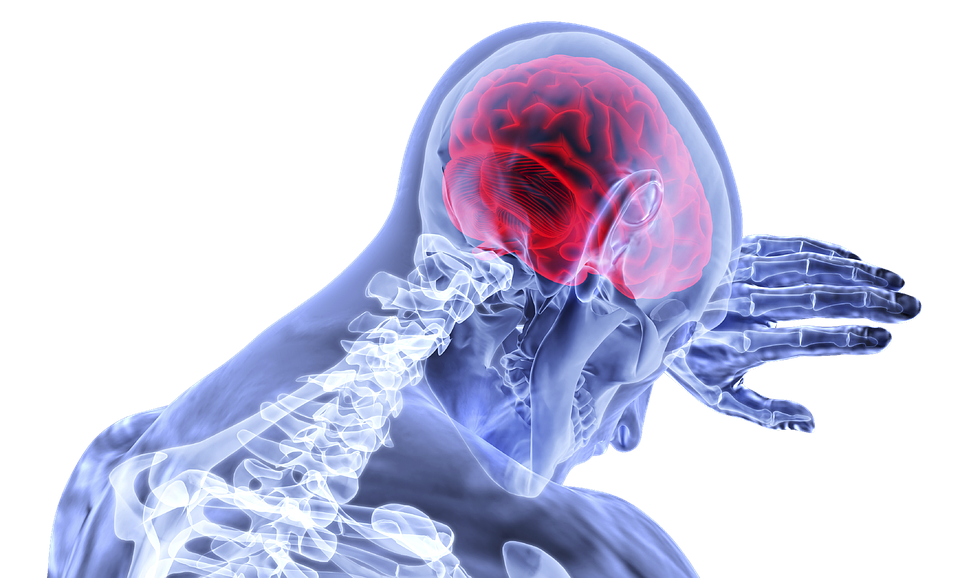
ਸਟ੍ਰੋਕ: ਸਟ੍ਰੋਕ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਦਿਮਾਗ ਵਿੱਚ ਖੂਨ ਦੀ ਨਾੜੀ ਫਟ ਜਾਂਦੀ ਹੈ ਅਤੇ ਦਿਮਾਗ ਨੂੰ ਖੂਨ ਦੀ ਸਪਲਾਈ ਵਿੱਚ ਖੂਨ ਵਗਣ ਜਾਂ ਰੁਕਾਵਟ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ। ਖੂਨ ਅਤੇ ਆਕਸੀਜਨ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਫਟਣ ਜਾਂ ਰੁਕਾਵਟ ਦੇ ਕਾਰਨ ਦਿਮਾਗ ਦੇ ਟਿਸ਼ੂ ਤੱਕ ਨਹੀਂ ਪਹੁੰਚ ਸਕਦੇ। ਆਕਸੀਜਨ ਦੀ ਕਮੀ ਕਾਰਨ ਦਿਮਾਗ ਦੇ ਕੋਸ਼ਿਕਾਵਾਂ ਅਤੇ ਟਿਸ਼ੂਆਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਦਾ ਹੈ ਅਤੇ ਤੇਜ਼ੀ ਨਾਲ ਮਰਨਾ ਸ਼ੁਰੂ ਹੋ ਜਾਂਦਾ ਹੈ। ਰੋਗ ਨਿਯੰਤਰਣ ਅਤੇ ਰੋਕਥਾਮ ਕੇਂਦਰ (ਸੀਡੀਸੀ) ਦੇ ਅਨੁਸਾਰ, ਸਟ੍ਰੋਕ ਅਮਰੀਕਾ ਵਿੱਚ ਮੌਤ ਦਾ ਸਭ ਤੋਂ ਵੱਡਾ ਕਾਰਨ ਹੈ। ਇਕੱਲੇ ਅਮਰੀਕਾ ਵਿਚ ਹੀ ਹਰ ਸਾਲ 7 ਲੱਖ 95 ਹਜ਼ਾਰ ਲੋਕਾਂ ਨੂੰ ਦੌਰਾ ਪੈਂਦਾ ਹੈ। ਭਾਰਤ ਵਿੱਚ, ਸਟ੍ਰੋਕ ਮੌਤ ਦਾ ਚੌਥਾ ਪ੍ਰਮੁੱਖ ਕਾਰਨ ਅਤੇ ਅਪੰਗਤਾ ਦਾ ਪੰਜਵਾਂ ਪ੍ਰਮੁੱਖ ਕਾਰਨ ਹੈ। ਇਕ ਖੋਜ ਮੁਤਾਬਕ ਭਾਰਤ ਵਿਚ ਹਰ ਸਾਲ ਪ੍ਰਤੀ ਇਕ ਲੱਖ ਲੋਕਾਂ ਵਿਚ ਲਗਭਗ 150 ਲੋਕਾਂ ਨੂੰ ਸਟ੍ਰੋਕ ਦੀ ਸਮੱਸਿਆ ਹੁੰਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਭਾਰਤ ਵਰਗੇ ਦੇਸ਼ ਵਿੱਚ, ਸਹੀ ਅੰਕੜਾ ਲੱਭਣਾ ਮੁਸ਼ਕਲ ਹੈ.
ਸਟ੍ਰੋਕ ਇੱਕ ਮੈਡੀਕਲ ਐਮਰਜੈਂਸੀ ਹੈ ਅਤੇ ਇਸਦਾ ਜਲਦੀ ਤੋਂ ਜਲਦੀ ਇਲਾਜ ਕਰਵਾਉਣਾ ਬਹੁਤ ਮਹੱਤਵਪੂਰਨ ਹੈ। ਜੇਕਰ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਕੀਤਾ ਜਾਵੇ ਤਾਂ ਨਾ ਸਿਰਫ਼ ਕਿਸੇ ਵਿਅਕਤੀ ਦੀ ਜਾਨ ਬਚਾਈ ਜਾ ਸਕਦੀ ਹੈ, ਸਗੋਂ ਦਿਮਾਗੀ ਨੁਕਸਾਨ ਅਤੇ ਪੇਚੀਦਗੀਆਂ ਤੋਂ ਵੀ ਬਚਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਸਹੀ ਇਲਾਜ ਦੀ ਮਦਦ ਨਾਲ ਸਟ੍ਰੋਕ ਦੀ ਸਮੱਸਿਆ ਵਿਚ ਅਪੰਗਤਾ ਤੋਂ ਵੀ ਬਚਿਆ ਜਾ ਸਕਦਾ ਹੈ।
ਸਟ੍ਰੋਕ ਦੀਆਂ ਕਿਸਮਾਂ ਕੀ ਹਨ?
ਅਸਥਾਈ ਇਸਕੇਮਿਕ ਅਟੈਕ (TIA): ਇਸ ਕਿਸਮ ਦੇ ਸਟ੍ਰੋਕ ਦਾ ਕਾਰਨ ਮੁੱਖ ਤੌਰ ‘ਤੇ ਖੂਨ ਦਾ ਗਤਲਾ ਹੁੰਦਾ ਹੈ, ਜੋ ਆਮ ਤੌਰ ‘ਤੇ ਆਪਣੇ ਆਪ ਖੂਨ ਵਿੱਚ ਘੁਲ ਜਾਂਦਾ ਹੈ। 10-15% ਸਟ੍ਰੋਕ ਅਸਥਾਈ ਇਸਕੇਮਿਕ ਹਮਲੇ ਹੁੰਦੇ ਹਨ।
ਇਸਕੇਮਿਕ ਸਟ੍ਰੋਕ: ਇਸ ਕਿਸਮ ਦਾ ਸਟ੍ਰੋਕ ਖੂਨ ਦੇ ਥੱਕੇ ਜਾਂ ਧਮਣੀ ਵਿੱਚ ਪਲੇਕ ਜਮ੍ਹਾਂ ਹੋਣ ਕਾਰਨ ਰੁਕਾਵਟ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ। ਇਸਕੇਮਿਕ ਸਟ੍ਰੋਕ ਦੇ ਲੱਛਣ ਅਤੇ ਪੇਚੀਦਗੀਆਂ TIA ਤੋਂ ਜ਼ਿਆਦਾ ਸਮੇਂ ਤੱਕ ਰਹਿ ਸਕਦੀਆਂ ਹਨ ਅਤੇ ਸਥਾਈ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਸੀਡੀਸੀ ਦੇ ਅਨੁਸਾਰ, ਲਗਭਗ 87 ਪ੍ਰਤੀਸ਼ਤ ਸਟ੍ਰੋਕ ਇਸਕੇਮਿਕ ਸਟ੍ਰੋਕ ਹਨ.
ਹੈਮੋਰੈਜਿਕ ਸਟ੍ਰੋਕ: ਇਸ ਨੂੰ ਹੈਮੋਰੈਜਿਕ ਸਟ੍ਰੋਕ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਦਿਮਾਗ ਵਿੱਚ ਮੌਜੂਦ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਫਟਣ ਜਾਂ ਲੀਕ ਹੋਣ ਕਾਰਨ ਦਿਮਾਗ ਵਿੱਚ ਖੂਨ ਦੇ ਲੀਕ ਹੋਣ ਕਾਰਨ ਹੀਮੋਰੈਜਿਕ ਸਟ੍ਰੋਕ ਹੁੰਦਾ ਹੈ। ਅਮੈਰੀਕਨ ਹਾਰਟ ਐਸੋਸੀਏਸ਼ਨ ਦੇ ਅਨੁਸਾਰ, 13% ਸਟ੍ਰੋਕ ਹੋਮਰਜਿਕ ਹੁੰਦੇ ਹਨ।
ਸਟ੍ਰੋਕ ਦੇ ਲੱਛਣ ਕੀ ਹਨ?
ਦਿਮਾਗ ਵਿੱਚ ਖੂਨ ਦਾ ਪ੍ਰਵਾਹ ਘਟਣ ਨਾਲ ਦਿਮਾਗ ਦੇ ਅੰਦਰਲੇ ਟਿਸ਼ੂਆਂ ਅਤੇ ਸੈੱਲਾਂ ਨੂੰ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ। ਦਿਮਾਗ ਦੇ ਵੱਖ-ਵੱਖ ਹਿੱਸੇ ਸਰੀਰ ਦੇ ਵੱਖ-ਵੱਖ ਹਿੱਸਿਆਂ ਨੂੰ ਕੰਟਰੋਲ ਕਰਦੇ ਹਨ। ਸਟ੍ਰੋਕ ਦੇ ਲੱਛਣ ਸਰੀਰ ਦੇ ਉਨ੍ਹਾਂ ਹਿੱਸਿਆਂ ‘ਤੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਜਿਨ੍ਹਾਂ ਨੂੰ ਦਿਮਾਗ ਦੇ ਉਸ ਹਿੱਸੇ ਦੁਆਰਾ ਕੰਟਰੋਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜੋ ਸਟ੍ਰੋਕ ਦਾ ਸ਼ਿਕਾਰ ਹੁੰਦਾ ਹੈ। ਸਟ੍ਰੋਕ ਤੋਂ ਪੀੜਤ ਵਿਅਕਤੀ ਨੂੰ ਜਿੰਨੀ ਜਲਦੀ ਇਲਾਜ ਅਤੇ ਸਹੀ ਦੇਖਭਾਲ ਮਿਲਦੀ ਹੈ, ਓਨੇ ਹੀ ਚੰਗੇ ਨਤੀਜੇ ਸਾਹਮਣੇ ਆਉਂਦੇ ਹਨ। ਇਹੀ ਕਾਰਨ ਹੈ ਕਿ ਸਟ੍ਰੋਕ ਦੇ ਲੱਛਣਾਂ ਨੂੰ ਸਮਝਣਾ ਚਾਹੀਦਾ ਹੈ ਤਾਂ ਜੋ ਤੁਸੀਂ ਐਮਰਜੈਂਸੀ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਜਲਦੀ ਕੰਮ ਕਰ ਸਕੋ।
ਅਧਰੰਗ
ਬਾਹਾਂ, ਲੱਤਾਂ ਅਤੇ ਚਿਹਰੇ ਦਾ ਸੁੰਨ ਹੋਣਾ ਜਾਂ ਕਮਜ਼ੋਰੀ, ਖਾਸ ਕਰਕੇ ਸਰੀਰ ਦੇ ਇੱਕ ਪਾਸੇ।
ਬੋਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਅਤੇ ਦੂਜਿਆਂ ਨੂੰ ਸਮਝਣ ਵਿੱਚ ਮੁਸ਼ਕਲ।
ਬੋਲਣ ਵੇਲੇ ਭਾਸ਼ਾ ਨੂੰ ਨਾ ਸਮਝਣਾ (ਗੰਦੀ ਬੋਲੀ)।
ਉਲਝਣ, ਭਟਕਣਾ ਜਾਂ ਜਵਾਬ ਦੀ ਘਾਟ।
ਵਿਵਹਾਰ ਵਿੱਚ ਅਚਾਨਕ ਤਬਦੀਲੀਆਂ, ਖਾਸ ਕਰਕੇ ਚੀਜ਼ਾਂ ਤੋਂ ਇਨਕਾਰ.
ਨਜ਼ਰ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ, ਖਾਸ ਕਰਕੇ ਇੱਕ ਜਾਂ ਦੋਵੇਂ ਅੱਖਾਂ ਵਿੱਚ ਦੇਖਣ ਵਿੱਚ ਸਮੱਸਿਆਵਾਂ। ਅੱਖਾਂ ਦੇ ਸਾਹਮਣੇ ਕਾਲੇ ਧੱਬੇ ਜਾਂ ਧੁੰਦਲਾ ਨਜ਼ਰ, ਦੋਹਰਾ ਨਜ਼ਰ ਵਰਗੀਆਂ ਸਮੱਸਿਆਵਾਂ।
ਤੁਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ ਆ ਰਹੀ ਹੈ। (ਸਟਰੋਕ ਦੇ ਇਹਨਾਂ ਜੋਖਮ ਦੇ ਕਾਰਕਾਂ ਨੂੰ ਜਾਣੋ ਅਤੇ ਆਪਣੇ ਨਜ਼ਦੀਕੀਆਂ ਦੀ ਜਾਨ ਬਚਾਓ)
ਸੰਤੁਲਨ ਅਤੇ ਤਾਲਮੇਲ ਨਾਲ ਸਮੱਸਿਆਵਾਂ।
ਚੱਕਰ ਆਉਣਾ
ਬਿਨਾਂ ਕਿਸੇ ਕਾਰਨ ਦੇ ਅਚਾਨਕ ਅਤੇ ਗੰਭੀਰ ਸਿਰ ਦਰਦ
ਮਿਰਗੀ ਦੇ ਦੌਰੇ
ਉਲਟੀਆਂ ਅਤੇ ਮਤਲੀ
ਸਟ੍ਰੋਕ ਲਈ ਤੁਰੰਤ ਇਲਾਜ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਜੇਕਰ ਤੁਸੀਂ ਜਾਂ ਤੁਹਾਡੇ ਕਿਸੇ ਜਾਣਕਾਰ ਵਿਅਕਤੀ ਨੂੰ ਸਟ੍ਰੋਕ ਦੇ ਲੱਛਣ ਦਿਖਾਈ ਦੇ ਰਹੇ ਹਨ, ਤਾਂ ਤੁਰੰਤ ਐਮਰਜੈਂਸੀ ਨੰਬਰਾਂ ‘ਤੇ ਕਾਲ ਕਰੋ ਅਤੇ ਸਿਹਤ ਸੇਵਾਵਾਂ ਦੀ ਮੰਗ ਕਰੋ। ਸਹੀ ਸਮੇਂ ‘ਤੇ ਸਹੀ ਇਲਾਜ ਦੇ ਕੇ ਡਾਕਟਰ ਤੁਹਾਨੂੰ ਹੇਠ ਲਿਖੀਆਂ ਕੁਝ ਸਮੱਸਿਆਵਾਂ ਤੋਂ ਬਚਾ ਸਕਦੇ ਹਨ –
ਦਿਮਾਗ ਦਾ ਨੁਕਸਾਨ
ਲੰਬੇ ਸਮੇਂ ਦੀ ਅਪੰਗਤਾ
ਮੌਤ
ਬ੍ਰੇਨ ਸਟ੍ਰੋਕ ਕਿਉਂ ਹੁੰਦਾ ਹੈ?
ਬ੍ਰੇਨ ਸਟ੍ਰੋਕ ਦਾ ਕਾਰਨ ਇਸਦੀ ਕਿਸਮ ‘ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ। ਸਟ੍ਰੋਕ ਦੀਆਂ ਤਿੰਨ ਕਿਸਮਾਂ ਹਨ, ਜਿਨ੍ਹਾਂ ਬਾਰੇ ਅਸੀਂ ਤੁਹਾਨੂੰ ਉੱਪਰ ਦੱਸ ਚੁੱਕੇ ਹਾਂ। ਇਨ੍ਹਾਂ ਨੂੰ ਹੋਰ ਕਈ ਹਿੱਸਿਆਂ ਵਿੱਚ ਵੀ ਵੰਡਿਆ ਜਾ ਸਕਦਾ ਹੈ।
embolic stroke
thrombotic stroke
intracerebral stroke
subarachnoid stroke
ਹਰ ਕਿਸਮ ਦੇ ਸਟ੍ਰੋਕ ਦਾ ਸਰੀਰ ‘ਤੇ ਵੀ ਵੱਖਰਾ ਪ੍ਰਭਾਵ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਸ ਦਾ ਇਲਾਜ ਅਤੇ ਠੀਕ ਹੋਣ ਦੀ ਪ੍ਰਕਿਰਿਆ ਵੀ ਵੱਖਰੀ ਹੁੰਦੀ ਹੈ। ਸਟ੍ਰੋਕ ਦਿਮਾਗ ਦੀ ਨਾੜੀ ਵਿਚ ਰੁਕਾਵਟ ਜਾਂ ਫਟਣ ਜਾਂ ਜੂਸ ਦੇ ਲੀਕ ਹੋਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ।
ਸਟ੍ਰੋਕ ਦੇ ਜੋਖਮ ਦੇ ਕਾਰਕ ਕੀ ਹਨ?
ਕੁਝ ਜੋਖਮ ਦੇ ਕਾਰਕ ਤੁਹਾਨੂੰ ਸਟ੍ਰੋਕ ਲਈ ਵਧੇਰੇ ਕਮਜ਼ੋਰ ਬਣਾ ਸਕਦੇ ਹਨ। ਅਮਰੀਕਾ ਵਿੱਚ ਨੈਸ਼ਨਲ ਹਾਰਟ, ਲੰਗ ਅਤੇ ਬਲੱਡ ਇੰਸਟੀਚਿਊਟ ਦੇ ਅਨੁਸਾਰ, ਸਟ੍ਰੋਕ ਲਈ ਜੋਖਮ ਦੇ ਕਾਰਕ ਹਨ:
ਖੁਰਾਕ
ਜੇਕਰ ਤੁਸੀਂ ਅਸੰਤੁਲਿਤ ਭੋਜਨ ਦਾ ਸੇਵਨ ਕਰਦੇ ਹੋ ਤਾਂ ਤੁਹਾਨੂੰ ਸਟ੍ਰੋਕ ਦਾ ਖ਼ਤਰਾ ਹੋ ਸਕਦਾ ਹੈ। ਅਜਿਹੇ ਅਸੰਤੁਲਿਤ ਆਹਾਰ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ-
ਲੂਣ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਵਰਤੋਂ
ਸੰਤ੍ਰਿਪਤ ਚਰਬੀ
ਟ੍ਰਾਂਸ ਫੈਟ
ਕੋਲੇਸਟ੍ਰੋਲ
ਅਕਿਰਿਆਸ਼ੀਲਤਾ
ਕਸਰਤ ਨਾ ਕਰਨ ਜਾਂ ਨਾ ਕਰਨ ਨਾਲ ਵੀ ਸਟ੍ਰੋਕ ਦਾ ਖ਼ਤਰਾ ਵਧ ਸਕਦਾ ਹੈ।
ਨਿਯਮਤ ਤੌਰ ‘ਤੇ ਕਸਰਤ ਕਰਨ ਦੇ ਬਹੁਤ ਸਾਰੇ ਫਾਇਦੇ ਹਨ। ਸੀਡੀਸੀ ਦੇ ਅਨੁਸਾਰ, ਹਰ ਬਾਲਗ ਨੂੰ ਸਿਹਤਮੰਦ ਰਹਿਣ ਲਈ ਹਫ਼ਤੇ ਵਿੱਚ ਘੱਟੋ ਘੱਟ 2.5 ਘੰਟੇ ਕਸਰਤ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ। ਯਾਨੀ ਹਫ਼ਤੇ ਵਿੱਚ ਕੁਝ ਵਾਰ ਤੇਜ਼ ਸੈਰ ਵੀ ਸਟ੍ਰੋਕ ਦੇ ਖ਼ਤਰੇ ਨੂੰ ਘਟਾ ਸਕਦੀ ਹੈ। (ਸਟ੍ਰੋਕ ਵੀਕ: ਸਟ੍ਰੋਕ ਜਾਨਲੇਵਾ ਹੈ, ਤਸਵੀਰਾਂ ਰਾਹੀਂ ਜਾਣੋ ਇਸ ਤੋਂ ਕਿਵੇਂ ਬਚਣਾ ਹੈ)
ਬਹੁਤ ਜ਼ਿਆਦਾ ਸ਼ਰਾਬ ਦੀ ਖਪਤ
ਜ਼ਿਆਦਾ ਸ਼ਰਾਬ ਪੀਣ ਨਾਲ ਸਟ੍ਰੋਕ ਦਾ ਖ਼ਤਰਾ ਵੀ ਵਧ ਸਕਦਾ ਹੈ। ਜੇ ਤੁਸੀਂ ਸ਼ਰਾਬ ਪੀਂਦੇ ਹੋ, ਤਾਂ ਸੰਜਮ ਵਿੱਚ ਪੀਓ। ਮੱਧਮ ਮਾਤਰਾ ਦਾ ਮਤਲਬ ਹੈ ਕਿ ਔਰਤਾਂ ਲਈ ਪ੍ਰਤੀ ਦਿਨ ਇੱਕ ਤੋਂ ਵੱਧ ਡ੍ਰਿੰਕ ਅਤੇ ਪੁਰਸ਼ਾਂ ਲਈ 24 ਘੰਟਿਆਂ ਵਿੱਚ 2 ਡਰਿੰਕ ਨਹੀਂ। ਸ਼ਰਾਬ ਦਾ ਜ਼ਿਆਦਾ ਸੇਵਨ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਨੂੰ ਵਧਾ ਸਕਦਾ ਹੈ। ਇਹ ਟ੍ਰਾਈਗਲਿਸਰਾਈਡਸ ਦੇ ਪੱਧਰ ਨੂੰ ਵੀ ਵਧਾਉਂਦਾ ਹੈ, ਜਿਸ ਕਾਰਨ ਧਮਨੀਆਂ ਵਿੱਚ ਪਲੇਕ ਜਮ੍ਹਾ ਹੋਣ ਕਾਰਨ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ ਰੁਕਾਵਟ ਆਉਂਦੀ ਹੈ।
ਤੰਬਾਕੂ ਦੀ ਵਰਤੋਂ
ਕਿਸੇ ਵੀ ਰੂਪ ਵਿੱਚ ਤੰਬਾਕੂ ਦਾ ਸੇਵਨ ਤੁਹਾਡੀ ਸਿਹਤ ਲਈ ਬਹੁਤ ਖਤਰਨਾਕ ਸਾਬਤ ਹੋ ਸਕਦਾ ਹੈ। ਤੰਬਾਕੂ ਦਾ ਸੇਵਨ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਅਤੇ ਦਿਲ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦਾ ਹੈ, ਜਿਸ ਕਾਰਨ ਸਟ੍ਰੋਕ ਦਾ ਖ਼ਤਰਾ ਵੱਧ ਜਾਂਦਾ ਹੈ। ਤੰਬਾਕੂ ਵਿੱਚ ਮੌਜੂਦ ਨਿਕੋਟੀਨ ਵੀ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਨੂੰ ਵਧਾਉਂਦਾ ਹੈ।
ਪਰਿਵਾਰਕ ਇਤਿਹਾਸ
ਕੁਝ ਨਿੱਜੀ ਕਾਰਕ ਵੀ ਸਟ੍ਰੋਕ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੇ ਹਨ, ਜਿਸ ਵਿੱਚ ਪਰਿਵਾਰਕ ਇਤਿਹਾਸ ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ ਹੈ। ਕੁਝ ਪਰਿਵਾਰਾਂ ਵਿੱਚ ਜੈਨੇਟਿਕ ਸਿਹਤ ਕਾਰਕਾਂ ਜਿਵੇਂ ਕਿ ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੇ ਕਾਰਨ ਸਟ੍ਰੋਕ ਦਾ ਵਧੇਰੇ ਜੋਖਮ ਹੁੰਦਾ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ ਮਰਦਾਂ ਦੇ ਮੁਕਾਬਲੇ ਔਰਤਾਂ ਵਿਚ ਸਟ੍ਰੋਕ ਦਾ ਖਤਰਾ ਜ਼ਿਆਦਾ ਹੁੰਦਾ ਹੈ। ਇਸ ਦੇ ਨਾਲ ਹੀ ਵੱਡੀ ਉਮਰ ‘ਚ ਸਟ੍ਰੋਕ ਦਾ ਖਤਰਾ ਵੀ ਜ਼ਿਆਦਾ ਹੁੰਦਾ ਹੈ। ਕੁਝ ਖਾਸ ਖੇਤਰਾਂ ਦੇ ਲੋਕਾਂ ਜਾਂ ਜੈਨੇਟਿਕਸ ਦੇ ਲੋਕਾਂ ਵਿੱਚ ਸਟ੍ਰੋਕ ਦਾ ਜੋਖਮ ਵੀ ਵੱਧ ਹੁੰਦਾ ਹੈ। ਕੁਝ ਸਿਹਤ ਸਮੱਸਿਆਵਾਂ ਵੀ ਸਟ੍ਰੋਕ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੀਆਂ ਹਨ। ਇਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ –
ਪਿਛਲੇ ਸਟ੍ਰੋਕ ਜਾਂ TIA
ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ
ਉੱਚ ਕੋਲੇਸਟ੍ਰੋਲ
ਬਹੁਤ ਜ਼ਿਆਦਾ ਭਾਰ ਹੋਣਾ (ਮੋਟਾਪਾ)
ਦਿਲ ਦੀਆਂ ਕੁਝ ਸਮੱਸਿਆਵਾਂ ਜਿਵੇਂ ਕੋਰੋਨਰੀ ਆਰਟਰੀ ਬਿਮਾਰੀ।
ਦਿਲ ਦੇ ਵਾਲਵ ਵਿੱਚ ਇੱਕ ਨੁਕਸ
ਦਿਲ ਦੇ ਚੈਂਬਰ ਦਾ ਵਾਧਾ ਅਤੇ ਅਨਿਯਮਿਤ ਦਿਲ ਦੀ ਧੜਕਣ
ਦਾਤਰੀ ਸੈੱਲ ਦੀ ਬਿਮਾਰੀ
ਸ਼ੂਗਰ
ਖੂਨ ਦੇ ਗਤਲੇ ਵਿਕਾਰ
ਸਟ੍ਰੋਕ ਦਾ ਇਲਾਜ ਕਿਵੇਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ?
ਸਟ੍ਰੋਕ ਤੋਂ ਠੀਕ ਹੋਣ ਲਈ, ਜਲਦੀ ਤੋਂ ਜਲਦੀ ਸਹੀ ਡਾਕਟਰੀ ਮੁਲਾਂਕਣ ਅਤੇ ਇਲਾਜ ਕਰਵਾਉਣਾ ਜ਼ਰੂਰੀ ਹੈ, ਤਾਂ ਜੋ ਇਸ ਨੂੰ ਦੂਰ ਕੀਤਾ ਜਾ ਸਕੇ। ਇਸ ਵਿਚ ਇਕ ਕਹਾਵਤ ਹੈ, ‘ਟਾਈਮ ਲੌਸਟ ਇਜ਼ ਬ੍ਰੇਨ ਲੌਸਟ’ ਯਾਨੀ ਜਿੰਨਾ ਜ਼ਿਆਦਾ ਸਮਾਂ ਇਲਾਜ ਕਰਵਾਉਣ ਵਿਚ ਲੱਗੇਗਾ, ਦਿਮਾਗ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਓਨੀ ਹੀ ਸੁਸਤ ਹੋ ਜਾਣਗੀਆਂ। ਸਟ੍ਰੋਕ ਦਾ ਇਲਾਜ ਇਸਦੀ ਕਿਸਮ ਅਤੇ ਗੰਭੀਰਤਾ ‘ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ।
ਇਸਕੇਮਿਕ ਸਟ੍ਰੋਕ ਜਾਂ TIA ਦਿਮਾਗ ਵਿੱਚ ਖੂਨ ਦੇ ਥੱਕੇ ਅਤੇ ਰੁਕਾਵਟ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ। ਸਟ੍ਰੋਕ ਦੀਆਂ ਇਹ ਦੋਵੇਂ ਕਿਸਮਾਂ ਦਾ ਇਲਾਜ ਆਮ ਤੌਰ ‘ਤੇ ਇੱਕੋ ਤਰੀਕੇ ਨਾਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਇਸ ਵਿੱਚ ਉਹ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹਨ ਜੋ ਖੂਨ ਦੇ ਜੰਮਣ ਨੂੰ ਰੋਕਦੀਆਂ ਹਨ।
ਇੱਕ ਮਕੈਨੀਕਲ ਥ੍ਰੋਮਬੈਕਟੋਮੀ ਦੇ ਦੌਰਾਨ, ਡਾਕਟਰ ਮਰੀਜ਼ ਦੇ ਸਿਰ ਵਿੱਚ ਇੱਕ ਵੱਡੀ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਵਿੱਚ ਇੱਕ ਕੈਥੀਟਰ ਪਾਉਂਦਾ ਹੈ। ਫਿਰ ਉਹ ਖੂਨ ਦੇ ਥੱਕੇ ਨੂੰ ਹਟਾਉਣ ਲਈ ਇੱਕ ਸਾਧਨ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਇਹ ਸਰਜਰੀ ਸਭ ਤੋਂ ਸਫਲ ਹੁੰਦੀ ਹੈ ਜੇਕਰ ਸਟ੍ਰੋਕ ਤੋਂ ਬਾਅਦ 6 ਤੋਂ 24 ਘੰਟਿਆਂ ਦੇ ਅੰਦਰ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਬਲਾਕੇਜ ਨੂੰ ਖੋਲ੍ਹੋ ਅਤੇ ਜਦੋਂ ਡਾਕਟਰ ਨੂੰ ਲੱਗਦਾ ਹੈ ਕਿ ਤੁਹਾਡੀਆਂ ਧਮਨੀਆਂ ਦੀਆਂ ਕੰਧਾਂ ਕਮਜ਼ੋਰ ਹੋ ਗਈਆਂ ਹਨ, ਤਾਂ ਉਹ ਸਟੈਂਟ ਲਗਾ ਕੇ ਧਮਨੀਆਂ ਨੂੰ ਚੌੜਾ ਕਰ ਦਿੰਦੇ ਹਨ, ਤਾਂ ਜੋ ਖੂਨ ਆਸਾਨੀ ਨਾਲ ਵਹਿ ਸਕੇ।
ਜਦੋਂ ਹੋਰ ਇਲਾਜ ਸਫਲ ਨਹੀਂ ਹੁੰਦੇ, ਡਾਕਟਰ ਸਰਜਰੀ ਦਾ ਫੈਸਲਾ ਕਰਦੇ ਹਨ। ਸਰਜਰੀ ਦੀ ਮਦਦ ਨਾਲ, ਖੂਨ ਦੇ ਗਤਲੇ ਅਤੇ ਪਲੇਕ ਨੂੰ ਧਮਨੀਆਂ ਤੋਂ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ. ਜੇਕਰ ਖੂਨ ਦਾ ਗਤਲਾ ਵੱਡਾ ਹੈ, ਤਾਂ ਡਾਕਟਰ ਓਪਨ ਸਰਜਰੀ ਵੀ ਕਰ ਸਕਦਾ ਹੈ।
ਹੈਮੋਰੈਜਿਕ ਸਟ੍ਰੋਕ
ਦਿਮਾਗ ਦੀ ਨਾੜੀ ਦੇ ਫਟਣ ਜਾਂ ਲੀਕ ਹੋਣ ਕਾਰਨ ਖੂਨ ਦਾ ਦੌਰਾ ਪੈ ਜਾਂਦਾ ਹੈ ਅਤੇ ਇਸਦੇ ਲਈ ਡਾਕਟਰਾਂ ਨੂੰ ਇੱਕ ਵੱਖਰੀ ਕਿਸਮ ਦੇ ਇਲਾਜ ਬਾਰੇ ਫੈਸਲਾ ਕਰਨਾ ਪੈਂਦਾ ਹੈ। ਇਸ ਦੇ ਇਲਾਜ ਲਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਨੂੰ ਘੱਟ ਕਰਨ ਲਈ ਦਵਾਈਆਂ ਦਿੱਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ। ਮਿਰਗੀ ਦੇ ਦੌਰੇ ਨੂੰ ਰੋਕਣ ਲਈ ਦਵਾਈਆਂ ਦਿੱਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ। ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਤੰਗ ਹੋਣ ਨੂੰ ਰੋਕਿਆ ਜਾਂਦਾ ਹੈ. ਇਸ ਆਪ੍ਰੇਸ਼ਨ ਵਿੱਚ, ਡਾਕਟਰ ਕਮਜ਼ੋਰ ਨਾੜੀ ਜਾਂ ਜਿੱਥੇ ਹੈਮੋਰੇਜਿਕ ਸਟ੍ਰੋਕ ਹੋਇਆ ਸੀ, ਵਿੱਚ ਇੱਕ ਲੰਬੀ ਟਿਊਬ ਲੈ ਜਾਂਦਾ ਹੈ। ਇੱਥੇ ਉਹ ਕੋਇਲ ਵਰਗਾ ਯੰਤਰ ਲਗਾਉਂਦਾ ਹੈ, ਤਾਂ ਜੋ ਖੂਨ ਨਾੜੀ ਤੋਂ ਬਾਹਰ ਨਾ ਫੈਲੇ।